Profilaxia de Úlcera por Pressão
A profilaxia é o fundamento do bom cuidado a ser instituído ao paciente em estado crítico. Entende-se que esse grupo de pacientes é submetido a diferentes agressões do ambiente, a exposição a variados agentes infecciosos, medicamentos e dispositivos (invasivos ou não), além do decúbito restrito e obrigatório. Realizar profilaxias melhora o prognóstico e apresenta impacto direto na morbimortalidade desses pacientes.
A falta desse cuidado é um indicador de má qualidade em assistência hospitalar.
A úlcera por pressão (escara) é uma lesão decorrente do contato prolongado entre partes moles (pele, região subcutânea e musculatura) e ossos com a superfície (colchão e outros).
A maior parte dos pacientes admitidos em hospitais ou instituições de longa permanência ficará imobilizada e restrita ao leito. Seja por estarem sedados, torporosos ou confusos, muitos deles apresentam uma movimentação inadequada, ou falta dela, permanecendo longas horas na mesma posição.
Atenção! Esse tipo de lesão tecidual pode ser responsável por quadros infecciosos. Funciona como porta de entrada para germes, sendo estimado aumento em 2 vezes no risco de infecções. Ademais, causam dor, desconforto, prolongam o tempo de internação e dificultam a recuperação do paciente.
-
Classificação das úlceras por pressão:
- Estágio 0: p ele sem lesões nem área avermelhada; pele íntegra;
-
Estágio I:
p
ele intacta, eritema que não melhora após a retirada da pressão;
-
Estágio II:
l
esão parcial da pele (epiderme e derme). Úlcera superficial (abrasão, bolha ou cratera rasa). Rompimento da pele;
-
Estágio III:
exposição da área subcutânea. Lesão total da pele com necrose, não completa. Úlcera profunda, com ou sem comprometer adjacentes (Figura 1);
-
Estágio IV:
e
xposição do músculo. Lesões necróticas difusas de tecidos e músculos, e de ossos e outras estruturas, como tendões.
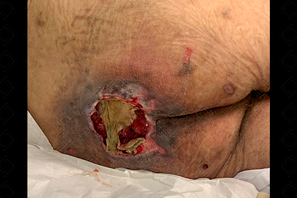 Figura 1.
Estágio III de úlcera por pressão.
Créditos:
Dra. Luiza Schinke Genn - Rio de Janeiro/RJ
Figura 1.
Estágio III de úlcera por pressão.
Créditos:
Dra. Luiza Schinke Genn - Rio de Janeiro/RJ
Alguns fatores influenciam a cicatrização adequada das úlceras por pressão.
-
Principais fatores de risco:
- Imobilidade;
-
Desnutrição;
-
Perfusão reduzida;
-
Perda sensorial (pacientes com demência, em
delirium
, ou com neuropatia periférica);
-
Diabetes
mellitus
.
-
É importante estar atento aos principais fatores no contexto de paciente em centro de terapia intensiva:
- Prevenir infecções: a infecção em úlceras conduz a uma fase inflamatória prolongada, reduzindo a síntese do colágeno, o que atrasa a epitelização, estimula o aumento dos agentes pró-inflamatórios e resulta em destruição tecidual mais intensa;
-
Tratar doenças sistêmicas:
o
controle de cardiopatias, insuficiência renal, tratamento de neoplasias, hepatopatias, pneumopatias, coagulopatias e, principalmente, do diabetes
mellitus
(redutor clássico da síntese do colágeno) é fundamental para influenciar positivamente a cicatrização;
-
Nutrição adequada:
a reposição de nutrientes (vitaminas, proteínas, oligoelementos) é fundamental para reduzir a inflamação, ativar o sistema imune e estimular a epitelização;
-
Cuidado com corticosteroides:
evitar doses imunossupressoras, pois interferem na metabolização do colágeno;
-
Oxigenação tecidual:
inspecionar a adequada perfusão, reverter baixa perfusão e cessar tabagismo;
-
Idade:
q
uanto mais idoso, mais friável a pele, e maiores devem ser os cuidados locais.
-
Avaliar o risco:
- Restrição ao leito, imobilidade e/ou incapacidade de trocar de posição;
-
Definir os pacientes em risco na admissão (em até 48 horas);
-
Identificar fatores de risco (já descritos);
-
Quantificar objetivamente a dor (pode diminuir a mobilização).
-
Instruções:
- Inspecionar a pele, ao menos, 1 vez/dia e documentar o observado no prontuário (principalmente em caso de proeminências);
-
Reduza ou elimine fatores contribuintes subjacentes, fornecendo redistribuição de pressão com posicionamento adequado e superfícies de suporte;
-
Utilizar agente de limpeza suave, evitar fricção exagerada e água quente, além de usar hidratantes (emolientes) para pele seca;
-
Nutrir precoce e adequadamente o paciente;
-
Curativos protetores (transparentes, hidrocoloide);
-
Identificar e tratar incontinências, utilizar barreiras para umidade, não retardar a limpeza da pele;
-
Reposicionar o paciente com escala de horário documentada (ex.: orientar mudança de decúbito a cada 2 horas);
-
Não massagear as proeminências ósseas;
-
Movimentação e posicionamento adequados;
-
Utilizar travesseiros ou cunhas de espuma para evitar o contato prolongado entre proeminências ósseas (
não utilizar almofadas do tipo roda
);
-
Usar colchões que reduzem a pressão (ex.: pneumático) para pacientes em risco de úlcera por pressão;
-
Reabilitar a mobilização individual;
-
Em alguns pacientes, pode ser necessário o desbridamento cirúrgico (se houver tecido necrótico).
Critérios de Avaliação e Melhora
- Identificação de túneis;
-
Estágio/profundidade;
-
Tamanho (cm
2
);
-
Localização;
-
Secreção (quantidade, odor, aspecto);
-
Aparência da ferida;
-
Condições da pele ao redor e das bordas da ferida;
-
Controle da dor.
Limpeza
-
Princípio:
Potencializa a cicatrização e reduz as infecções. Limpar a lesão a cada troca de curativo. O objetivo é remover debris com o mínimo trauma possível. A limpeza pode ser com:
- Irrigação com SF 0,9%: b arato, fácil de armazenar; indicado para limpeza da maioria das feridas;
-
Polivinilpirrolidona-iodo a 10%:
m
odifica a coloração da pele e tem um efeito residual de 6 horas;
-
Clorexidina a 4%:
tem efeito citotóxico menor, porém seu uso prolongado e indiscriminado induz resistência a gram-negativos na pele.
Para a técnica de limpeza, utilizam-se pinças e gazes umedecidas com SF 0,9% associada a iodo ou clorexidina, evitando traumatizar o local e priorizando a retirada de debris.
Feridas com tecido necrótico ou esfacelo necessitam, além da limpeza mecânica, do desbridamento para retirada de material estranho, tecido desvitalizado, até a exposição do tecido saudável.
Autolítico
- Utiliza enzimas do organismo;
-
Mantém o leito da ferida úmido e com temperatura de 37
o
C, utilizando coberturas oclusivas ou semioclusivas (hidrocoloides, hidrogéis e filmes de poliuretano);
-
Esse método não deve ser utilizado em pacientes com infecções, grandes áreas de necrose ou imunodeprimidos.
Enzimático
- Utiliza agentes químicos seletivos para tecidos necróticos com dano mínimo ao tecido saudável;
-
Pode ser utilizado em lesões extensas, com necrose moderada e sem evidência de infecção;
-
Custo elevado;
-
Colagenase decompõe as fibras naturais de colágeno, que retém os
debris
no fundo da lesão. Pode desencadear hipersensibilidade e queimadura. Não utilizar em áreas de tecido de granulação ou tecido saudável;
-
Papaína é uma enzima proteolítica que deve ser associada à ureia. É inativada diante de agentes oxidantes (ferro, oxigênio, iodo e água oxigenada). Não danifica o tecido saudável.
Mecânico
- Utiliza a força para retirada do tecido necrótico com pinça e gaze;
-
Procedimento invasivo, doloroso e com tempo de cicatrização prolongado.
Cirúrgico
- Utiliza instrumento cortante e, em geral, é realizado pelo cirurgião;
-
Considerado o método mais efetivo para remoção rápida do tecido desvitalizado;
-
Indicado para grandes áreas de necrose, infecções, sepse e pacientes diabéticos. Contraindicado para pacientes com coagulopatias e em uso de anticoagulantes ou aqueles com redução da irrigação tecidual local.
Úlceras de calcâneo, quando estáveis, não necessitam ser desbridadas. Devem-se acompanhar essas lesões diariamente para seguir a evolução.
Autoria principal: Gustavo Guimarães Moreira Balbi (Clínica Médica e Reumatologia).
-
Revisão:
- Mariana Sobreiro (Clínica Médica);
- Yuri de Albuquerque (Medicina Intensiva).
Shi C, Dumville JC, Cullum N, et al. Beds, overlays and mattresses for preventing and treating pressure ulcers: an overview of Cochrane Reviews and network meta-analysis. Cochrane Database Syst Rev. 2021; 8:CD013761.
Kottner J, Cuddigan J, Carville K, et al. Pressure ulcer/injury classification today: an international perspective. J Tissue Viability 2020; 29(3):197-203.
Padula WV, Pronovost PJ, Makic MBF, et al. Value of hospital resources for effective pressure injury prevention: a cost-effectiveness analysis. BMJ Qual Saf. 2019; 28(2):132-41.
Mervis JS, Phillips TJ. Pressure ulcers: pathophysiology, epidemiology, risk factors, and presentation. J Am Acad Dermatol. 2019; 81(4):881-90.
Stansby G, Avital L, Jones K, et al. Prevention and management of pressure ulcers in primary and secondary care: summary of NICE guidance. BMJ. 2014; 348:g2592.
Reddy M, Gill SS, Kalkar SR, et al. Treatment of pressure ulcers: a systematic review. JAMA. 2008; 300(22):2647-62.