Atresia de Vias Biliares (Infantil)
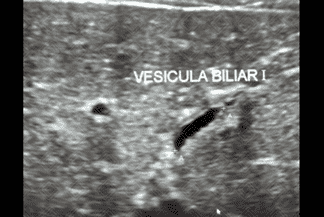 Figura 1. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Figura 1. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
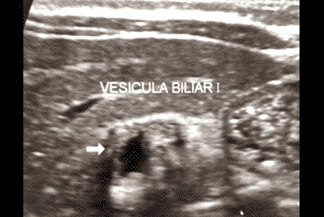 Figura 2. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Figura 2. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
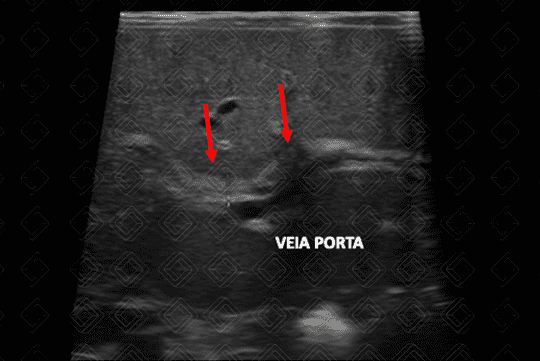 Figura 3. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
Figura 3. Créditos:
Dra. Elazir Mota - Rio de Janeiro/RJ
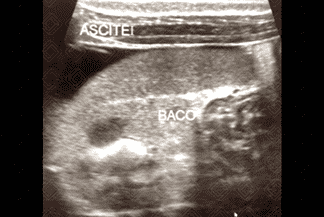 Figura 4. Créditos:
Dra Elazir Mota - Rio de Janeiro/RJ
Figura 4. Créditos:
Dra Elazir Mota - Rio de Janeiro/RJ
Descrição da lesão: Atresia de vias biliares. Ultrassonografia do abdome evidenciando vesícula "atrésica" (eixo longitudinal < 15 mm e com contornos irregulares) (figuras 1 e 2), cordão hiperecogênico anterior à bifurcação da veia porta (figura 3), esplenomegalia e ascite (figura 4).
Atresia de vias biliares (AVB): É uma doença hepática crônica caracterizada por um processo inflamatório e destrutivo dos ductos biliares, levando à fibrose progressiva dos ductos biliares extra-hepáticos e, em muitos casos, dos ductos intra-hepáticos. Se não tratada evolui para cirrose, hipertensão porta, insuficiência hepática e óbito em até 2 anos.
Quadro clínico : A maioria das crianças com AVB apresenta icterícia, acolia ou hipocolia fecal, colúria e graus variáveis de hepatomegalia. A AVB deve ser sempre pensada quando um quadro de colestase se prolonga além do 14º dia de vida.
-
Exames de imagem:
-
Ultrassonografia do abdome:
A
ultrassonografia de abdome total é um exame rápido, não invasivo e livre de radiação ionizante, muito utilizado na população pediátrica. Como o fator tempo na realização do diagnóstico de AVB é determinante no prognóstico destas crianças, a US acaba sendo o método de escolha em qualquer paciente em investigação de colestase neonatal. Importante ressaltar que, para realização deste exame, o recém-nascido precisa de tempo mínimo de jejum de 4 horas (nos casos de investigação de icterícia neonatal).
-
Os principais achados na ultrassonografia são:
-
Alteração na morfologia da vesícula biliar (VB): 1. Presença ou ausência de VB; 2. Dimensões da VB (diâmetro no eixo longitudinal inferior a 15 mm sugere VB atrésica, se > 15 mm é necessário avaliar sua morfologia); 3. Morfologia da VB (contorno regular ou irregular, presença ou ausência da mucosa regular hiperecogênica em toda extensão da VB);
-
Cordão hiperecogênico: corresponde aos ductos biliares obliterados por fibrose, se traduzindo por hiperecogenicidade tubular ou triangular, devendo sua espessura ser mensurada anteriormente à bifurcação da veia porta, com valores considerados positivos acima de 3 mm, de 3,5 mm ou de 4 mm;
-
Artéria hepática calibrosa: nos pacientes portadores de AVB, o calibre da artéria hepática encontra-se aumentado (em geral, acima de 1,9 mm);
- Fluxo arterial subcapsular no estudo com o Doppler colorido.
-
Alteração na morfologia da vesícula biliar (VB): 1. Presença ou ausência de VB; 2. Dimensões da VB (diâmetro no eixo longitudinal inferior a 15 mm sugere VB atrésica, se > 15 mm é necessário avaliar sua morfologia); 3. Morfologia da VB (contorno regular ou irregular, presença ou ausência da mucosa regular hiperecogênica em toda extensão da VB);
- Colangiorressonância: O uso da ressonância magnética (RM) no diagnóstico de AVB ainda é pouco estudado, principalmente quando comparado com a ultrassonografia. No Brasil, este exame não apresenta boa disponibilidade nos hospitais públicos pediátricos, estando presente somente em grandes centros particulares. Além disso, requer sedação, sendo essencial a presença do médico anestesista, tornando o exame oneroso.
Diagnóstico diferencial: Hepatite neonatal, síndrome de alagille, colestase intra-hepática familiar progressiva, cisto de colédoco e outras.
Autoria principal: Elazir Mota (Radiologia, especialista em Radiologia Pediátrica).
Zhou W, Zhou L. Ultrasound for the Diagnosis of Biliary Atresia: From Conventional Ultrasound to Artificial Intelligence. Diagnostics (Basel). 2022;12(1):51.
Lee MS, Kim MJ, Lee MJ, et al. Biliary atresia: color doppler US findings in neonates and infants. Radiology. 2009; 252(1):282-9.
Sun S, Chen G, Zheng S, et al. Analysis of clinical parameters that contribute to the misdiagnosis of biliary atresia. J Ped Surg. 2013; 48:1490–4.
Lee HJ, Lee SM, Park WH, et al. Objective criteria of triangular cord sign in biliary atresia on US scans. Radiology. 2003; 229:395-400.
Zani A, Quaglia A, Hadzic N, et al. Cytomegalovirus- associated biliary atresia: An aetiological and prognostic subgroup. J Pediatr Surg. 2015; 50(10):1739-45.